後頭部にある小脳、脳幹、脳神経に囲まれたスペースを小脳橋角部といい、この部位に発生した腫瘍を小脳橋角部腫瘍といいます。
このなかには、聴神経腫瘍、髄膜腫、神経膠腫、類皮腫、類上皮腫などさまざまな種類がありますが、大部分は良性脳腫瘍です。
このうちの聴神経腫瘍と呼ばれるものは、おおくは前庭神経を覆っているさやの部分が腫瘍化したもので、正式には前庭神経鞘腫と言います。
症状は耳鳴りや難聴、めまい、歩行障害など内耳神経障害や小脳症状のほかに、大きくなると顔のしびれ、物が二重に見える、食べ物や水分が飲み込みにくい、声がかすれるなどの症状を出します。
また、この腫瘍は特徴的な粘液を分泌し、脳に水がたまる水頭症を生じることがあり、頭痛・意識障害・視力障害などが起こることもあります。
小さな状態で見つかった場合は、無症状であればほとんどが経過観察になります。
また、やや大きめの腫瘍に対しては、ガンマナイフなどの放射線治療が適応となります。
最近治療した典型的な聴神経腫瘍で、内耳道から脳幹に伸展しています。
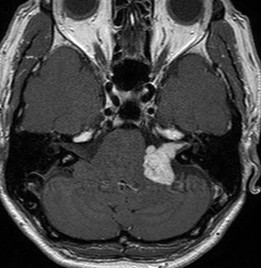
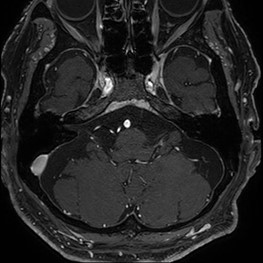
この患者さんは、顔面神経に腫瘍がかなり強くこびりついており、手術後に顔面神経麻痺を生じましたが、半年で元通りに回復しました。

